Zorgtechnologie. Wat is de betekenis van zorgtechnologie? Wat zijn voorbeelden & ontwikkelingen van technologie in de zorg, o.a in het ziekenhuis?
Betekenis zorgtechnologie
Wat is de betekenis van zorgtechnologie? De gezondheidszorg staat onder druk door de hogere levensverwachting van patiënten, stijgende zorgkosten en een druk vanuit patiënten die zelf ook meer gebruik van technologie maken in hun dagelijks leven. Om die reden wordt er snel naar technologie gekeken om de gezondheidszorg te verbeteren.
Opbouw van dit artikel
Dit is de opbouw van het artikel:
- Definitie
- Technologie: zoals ehealth, kunstmatige intelligentie, blockchain en virtual reality;
- Toepassingen: in ziekenhuizen, VVT, gehandicaptenzorg en GGZ;
- Tips om zorgtechnologie succesvol te implementeren
- Uitdagingen
- Medische ethiek
- Bedrijven
Andere relevante artikelen die kunt lezen: Wat is innovatie in de zorg? / Zorginnovatie is meer dan alleen technologie / Alles over kunstmatige intelligentie in de gezondheidszorg / Alles over ChatGPT in de Gezondheidszorg / 6 boeiende trends door een futurist gezondheidszorg / Wat is de toekomst van de zorg?/ AI in de zorg
Wat is de definitie van zorgtechnologie?
Definitie zorgtechnologie
De definitie van zorgtechnologie die ik zelf hanteer, is breed. Het gaat om het toepassen van technologie in de gezondheidszorg om die zorg beter, goedkoper, effectiever of efficiënter te maken. Dit is tamelijk breed, want wat is precies beter? Als patiënten met een app zelf een aantal metingen kunnen doen, dan zorgt dat wellicht voor goedkopere zorg, maar is het dan ook beter? En ervaart de patiënt dat ook als prettiger?
Zoals dit voorbeeld laat zien, is het resultaat van zorgtechnologie niet altijd eenduidig. Om die reden is het goed om te kijken waarom en met welk doel je technologie inzet.
- Wil je daar meer over weten? Bekijk dan dit artikel over innovatie in de gezondheidszorg.
Spreker zorgtechnologie
Ik heb dit verhaal geschreven met inzichten van lezingen, workshops en webinars die ik zelf geef over dit thema.
NB. Wil je me inhuren voor een lezing of workshop over dit onderwerp? Bekijk deze pagina Futurist Technologie spreker of doe direct een vrijblijvende boekingsaanvraag!
Tijdens elk optreden en na afloop komen er artsen, verpleegkundigen of andere medewerkers bij mij om te vertellen over nieuwe ontwikkelingen in hun vak. Die inzichten gebruik ik vervolgens weer in artikelen op mijn blog, zoals die jij nu leest!
Voorbeelden van technologieën die worden gebruikt in de zorg.
Voorbeelden zorgtechnologie
Wat zijn voorbeelden van technologie in de zorg? Dit zijn relevante technologische ontwikkelingen die een grote impact op de gezondheidszorg hebben of gaan hebben:
De technologieën heb ik in hieronder verder uitgewerkt.
1. eHealth
Vrij vertaald staat eHealth voor elektronische gezondheidszorg. Maar in deze tijd van smartphones en tablets, denk ik dat digitale gezondheidszorg een betere term is. De kern van ehealth is: met technologie kan een patiënt zijn of haar gezondheid bijhouden, verbeteren of ondersteunen.
De definitie van de KNMG luidt als volgt: Het gebruik van informatie- en communicatietechnologie ter ondersteuning of verbetering van de gezondheid en de gezondheidszorg.
Het gebruik van informatie- en communicatietechnologie ter ondersteuning of verbetering van de gezondheid en de gezondheidszorg.
KNMG
Een patiënt kan zelf met apps, gadgets en wearables diverse lichaams- en gezondheidsfuncties meten en monitoren. Het uiteindelijke doel, volgens sommige experts, is dat de patiënt zelf meer in controle is over zijn of haar eigen zorgproces. Een titel van het boek van Eric Topol vind ik daarom wel passend: The patient will see you now. Het is een paradigmaverandering, waarbij de patiënt centraal staat in plaats van de zorgverleners.
- In dit artikel lees je meer over ehealth.
2. Kunstmatige intelligentie
Big data in de gezondheidszorg wordt gedreven door digitalisering. Alles wat wordt gedigitaliseerd, of dit nu metingen, afbeeldingen of videobeelden zijn, kun je makkelijker analyseren. Een simpel voorbeeld: door bloedwaardes op te slaan in een database en deze te ontsluiten, kun je analyses doen om trends te ontdekken of vergelijkingen te maken.
Door gebruik van data kun je ook voorspellingen doen over de ontwikkeling van iemands gezondheid. Kan een app straks voorspellen wanneer ik griep krijg (en nog beter: wat moet ik doen om dit te voorkomen?).
De integratie en analyse van alle data is nog wel een uitdaging. Een bloemlezing van de data die er beschikbaar is van een patiënt: sensor data, labtesten, afbeeldingen (van scans), elektronisch patiëntendossier, DNA (genoom) en het epigenoom.
Voorbeelden kunstmatige intelligentie zorg
Maar het is toch onmenselijk om die berg met data te analyseren? De oplossing is kunstmatige intelligentie.
Een paar voorbeelden van het gebruik van kunstmatige intelligentie in de zorg zijn:
- In 2015 toonde een Nederlands onderzoek aan dat door een computer gestelde diagnoses van prostaatkanker aan de hand van MRI-afbeeldingen even goed waren als die van menselijke radiologen.
- Uit een onderzoek uit 2016 van Stanford bleek dat kunstmatige intelligentie met behulp van microscoopbeelden longkanker beter kon diagnosticeren dan menselijke pathologen.
- In de Verenigde Staten heeft de FDA (Food and Drugs Administration) in april 2018 een software programma hebben goedgekeurd die een oogdiagnose kan doen. De software met de naam IDx-DR kan een bepaalde oogziekte detecteren door een foto van de retina te analyseren. De software kan hiermee diabetische retinopathie ontdekken. Dit is een aandoening waar te veel bloedsuiker de bloedvaten aan de achterkant van het oog aantast.
- In 2022 kwamen Generative AI-systemen zoals ChatGPT beschikbaar. Artsen, verpleegkundige en medisch personeel experimenteren bijvoorbeeld met deze chatbots om diagnoses te stellen of met patiënten te communiceren.
NB. In deze artikelen meer over dit thema:
- Alles over kunstmatige intelligentie in de gezondheidszorg
- Alles over ChatGPT in de Gezondheidszorg
Betere zorg?
In welke mate leidt kunstmatige intelligentie tot betere zorg? Want het gaat ook nog wel eens mis. Een onderzoek uit 2015 in de Verenigde Staten laat zien dat tussen 2000 en 2013 er 144 sterfgevallen en 1.391 gevallen van letsel zich hebben voorgedaan die verband hielden met door robots verrichte chirurgische ingrepen. Veel voorkomende problemen lagen niet alleen aan issues met de hardware, maar ook softwareproblemen zoals ongecontroleerde bewegingen en spontane uitval.
Dat neemt niet weg dat het overige deel van de bijna 2 miljoen door dit rapport geanalyseerde robotoperaties goed verliep, en dat robots chirurgische ingrepen kennelijk eerder veiliger dan riskanter maken. Een ander onderzoek van de Amerikaanse overheid liet namelijk zien dat behandelfouten in het ziekenhuis in de Verenigde Staten leidt tot meer dan honderdduizend doden per jaar.
3. Robots
Gerelateerd aan kunstmatige intelligentie is robotisering. Een interessant bedrijf waar ik in 2024 mee in aanraking kwam is Vitestro. Zij werken aan zogenaamde autonome prikapparaten. Als patiënt ga je zitten in het apparaat. Met ultrasoon geluid zoekt het apparaat je ader. Een doekje met alcohol maakt de prikplek schoon. Daarna prikt een naald het bloed voor verdere analyse in het klinisch chemisch lab.
Bekijk mijn video over Vitestro:
Opvallend genoeg noemen oprichters Toon en Brian hun apparaat bewust geen prikrobot.
In het interview vertelden ze mij dat vooraf de verwachting was dat meeste mensen negatieve associaties hebben met het woord robot. Denk aan films zoals Terminator of 2001: A Space Odyssey.
Tijdens de eerste testen met patiënten bleek dit sentiment overigens behoorlijk mee te vallen.
Bijzondere robots
Naast de inzet van robots apparaten om bloed te prikken, zijn dit ook een paar opvallende toepassingen:
- Deze Chinese robot die implantaten in het gebit kan zetten;
- Zorgorganisatie Omring experimenteert met een robot die cliënten kan tillen en onder de douche kan zetten.
- Cardioloog Eelko Ronner ontwierp met studenten van de TU Delft een robot die zelfstandig hartecho’s kan maken.
- Big tech werkt aan humanoïde robots: Nvidea traint robots in project Gr00t met multimodale inputs, Tesla werkt aan de Optimus en OpenAi werkt met Figure aan de ontwikkeling van robots. Welke rol willen deze bedrijven pakken in de zorg?
Met het toenemende tekort aan personeel in de zorg, verwacht ik dat steeds meer zorgorganisaties gaan kijken naar robots.
Maar het is geen panacee: naast de investering vraagt het ook installatie, onderhoud en training en verdere ontwikkeling.
4. Blockchain
Een mogelijke oplossing voor de opslag en toegang tot patiëntendata is de blockchain technologie [link onderin]. De klacht die artsen en professionals in de zorg vaak uiten, is dat ze zoveel tijd besteden aan het invoeren en opzoeken van data. Een geluid dat veel patiënten hebben, is dat het onduidelijk is wie allemaal toegang heeft tot hun medische gegevens.
In Nederland komt dit terug in de discussies rond het elektronisch patiëntendossier (EPD). De naam suggereert dat er een online dossier is van de gezondheidsgegevens van elke Nederlander, dat door alle ziekenhuizen en artsen bekeken kan worden. Maar eigenlijk is het software waarmee medische gegevens aan derden beschikbaar wordt gesteld.
Werking
In de Verenigde Staten doen onderzoeksinstellingen en bedrijven onderzoek naar de inzet van blockchain technologie om dit beter, makkelijker, veiliger en transparanter te maken. De blockchain is een gedistribueerd grootboek waarin alle registraties en wijzigingen daarop door het hele netwerk geaccordeerd moeten worden. Met een mooi woord heet dit ‘consensus’.
Het bedrijf Deep Mind Health, eigendom van Google, heeft een project genaamd ‘Verifiable Data Audit’. Dit is een digitaal grootboek waarin de registratie en toegang tot medische data op een versleutelde manier worden bijgehouden. Dat betekent als iemand er toegang tot wil of wijzigingen in gaat aanbrengen, dit wordt geregistreerd.
Volgens de ontwikkelaar is het op een gegeven moment mogelijk dat de patiënt zelf kan aangeven wie en/of welke instantie toegang krijgt tot de medische informatie. De toepassingen zijn daarmee breder dan alleen gezondheidszorg, want dit maakt het wellicht ook makkelijker om bij te dragen aan wetenschappelijk onderzoek door het delen van je data.
- In dit artikel lees je meer over blockchain in de gezondheidszorg.
5. Virtual reality
Een van de eerste lezingen die ik als professioneel spreker gaf, was in 2016 bij het Maxima Medisch Centrum en ASML In Veldhoven. Na mij sprak Stefan van Rooijen. Stefan is kinderarts bij het Maxima Medisch Centrum en bovendien oprichter van het bedrijf VisitU.
Als arts was hij benieuwd waar patiënten nu echt behoefte aan hebben als ze in een ziekenhuis liggen. Opvallend bleek dat niet te gaan over behandelingen, maar over hoe zij zich voelden. Nog specifieker: het contact met dierbaren zoals familie en vrienden, op het moment dat ze ziek zijn.
Samen met het Reshape Innovatie centrum van het Radboud Ziekenhuis heeft Stefan dit verder onderzocht. Uiteindelijk is uit dit project VisitU ontstaat. Op de kinderafdeling van het ziekenhuis wordt deze technologie nu gebruikt. Via een live-verbinding en de speciale bril kunnen kinderen 180 graden rondkijken in hun thuis en met hun familie en vrienden praten.
Naast deze toepassing, zijn dit andere interessante voorbeelden:
- Bijziendheid oplossen
- Vatenstelsel zien
- Opereren met AR en VR
Bijziendheid oplossing in VR
Een medisch inhoudelijke toepassing: een blinde man krijgt die met behulp van VR weer een deel van zijn zicht. De man was bijziend en zag alles dubbel. Zijn VR-bril van HTC bril dat effect ombouwen, zodat hij weer normaal kan zien.
Vaten zien met AR
Augmented reality (AR) lijkt op virtual reality. In het geval van AR zie je data of afbeeldingen op objecten in de echte wereld. Het bedrijf AccuVein gebruikt AR om de bloedvaten te tonen. Dit helpt artsen en verpleegkundigen bij het plaatsen van naalden, bijvoorbeeld voor bloedtransfusies.
Opereren met AR
Het bedrijf Medivis maakt ook gebruik van AR. Chirurgen kunnen SurgicalAR gebruiken samen met de Hololens 2 van Microsoft om operaties te oefenen en de anatomie van een patiënt vooraf beter te bekijken.
Opereren met VR
Bij het Erasmus Medisch Centrum in Rotterdam gebruiken hart-longchirurgen een vergelijkbare technologie. Van de afbeeldingen in de CT-scan maakt speciale software een 3D-afbeelding van de longen van de patiënt. Vooraf kunnen de chirurgen de beelden alvast bestuderen. Tijdens de operatie kan een collega naar de beelden kijken en daarmee de chirurg door de longen begeleiden.
Wat zijn toepassingen van zorgtechnologie in de verschillende onderdelen van de zorg?
Toepassingen
In dit deel geef ik een paar voorbeelden van zorgtechnologie in verschillende onderdelen van de gezondheidszorg. De voorbeelden kom ik bijvoorbeeld tegen in mijn onderzoek voor lezingen over dit thema. Wat ook vaak gebeurt, is dat iemand uit het publiek na afloop van een lezing een toepassing met mij deelt.
Ziekenhuizen
Dit zijn een paar toepassingen in ziekenhuizen:
- In China heeft het bedrijf Longmaster een online ziekenhuis opgezet, speciaal voor patiënten met complexe aandoeningen. Het idee is vooral dat de medisch specialisten in de grote steden van China via video verbinding hebben met hun collega’s in kleinere plaatsen om hen te helpen om diagnoses te stellen of behandelingen voor te schrijven.
- Een gepensioneerde cardioloog ontwikkelde een strip die je aan de achterkant van je smartphone kan bevestigen, de AliveCor. Door je vingers daarop te houden maak je een electrocardiogram (ECG). Dit apparaat maakt deel uit van een project met thuismonitoring van het LUMC Leiden. Uit onderzoek blijkt dat deze thuismonitoring van patiënten even goed werkt als wanneer ze naar het ziekenhuis moeten komen voor controles.
- De Lumify is een draagbaar echografie-apparaat voor in de huisartsenpraktijk. Het apparaat kan uitgelezen worden op een smartphone of tablet. Dit is een relevant voorbeeld omdat het laat zien dat steeds meer diagnoses en behandelingen (straks) niet meer in het ziekenhuis uitgevoerd hoeven te worden.
Verpleeg- en verzorgingshuizen
Dit zijn een paar toepassingen uit verpleeg- en verzorgingshuizen:
- Ouderenorganisatie tanteLouise in Steenbergen heeft in van haar vestigingen een slimme vloer die valpartijen van ouderen detecteert. In dit artikel in De Volkskrant vertelt de leverancier dat 50 passieve radioannetjes per vierkante meter signalen sturen naar een responder die de bewoner om de enkel draagt. Een algoritme, gevalideerd door fysiotherapeuten, berekent de kans op vallen. Is die kans te hoog, dan krijgt de bewoner een heupairbag om de schade na een valpartij te beperken.
- Zorginstelling CarintReggeland werkte samen met het Gilde College in Hengelo om met augmented reality een belevingsroute voor ouderen te ontwikkelen.
Thuiszorg
In mijn studententijd had ik een bijbaan bij Thuiszorg Groningen. Als huishoudelijke hulp maakte ik de huizen schoon van hulpbehoevende ouderen. Het was daarom ook erg leuk dat ik in 2021 werd gevraagd door TSN Thuiszorg om een webinar te geven over zorgtechnologie. Thuiszorg Groningen is namelijk later opgegaan in TSN.
Mijn moeder werkt als verpleegkundige in de thuiszorg. In haar team is ze ambassadeur zorgtechnologie. Het is dus wel duidelijk van wie ik de interesse in dit thema heb gekregen!
- In haar werk maken cliënten bijvoorbeeld steeds vaker gebruik van de Medido, een slimme medicijndispenser.
- Een ander voorbeeld is de Lifewatcher. Dit is een horloge met GPS voor cliënten met dementie. Mensen met deze aandoening verlaten soms hun huis en hebben later geen idee meer waar ze zijn. Met het horloge kun je instellen dat wanneer de cliënt een bepaald gebied verlaat, een naaste verwante een telefoontje krijgt om te vragen wat er aan de hand.
Gehandicaptenzorg
Dit zijn een paar toepassingen in de gehandicaptenzorg:
- Slimme sokken van Mentech bevatten sensoren. Software registreert de sensordata en voorspelt vervolgens of iemand stress ervaart, of juist helemaal niet, zodat begeleiders eerder zien dat er iets aan de hand is.
- Philadelphia Zorg werkt sinds 2017 aan de ontwikkeling van sociale robotica. Een van de bevindingen uit het vooronderzoek uit 2022 is dat robot Phi voor meerdere cliënten een maatje is geworden, die tijdens een logeerperiode en significante bijdrage heeft geleverd aan het welzijn van cliënten.
Geestelijke gezondheidszorg (GGZ)
Over de rol van technologie in de geestelijke gezondheidszorg gaf ik lezingen bij onder meer RINO Zuid en het DIMH-congres. Bekijk mijn bijdrage aan dat congres hier!
Dit zijn een paar toepassingen in de geestelijke gezondheidszorg:
- De chatbot Woebot kreeg een speciale keuring van de FDA. Deze app wordt ingezet bij postpartum depressie.
- Een ander voorbeeld is het online programma vorvida. Uit onderzoek blijkt dat het gebruikers helpt om hun alcoholconsumptie te verminderen.
- Deep fake, een vorm van synthetische media, wordt gebruikt bij rouwverwerking. Een voorbeeld zie je in de onderstaande video:
Wat zijn tips om zorgtechnologie succesvol te implementeren?
Tips voor zorgtechnologie
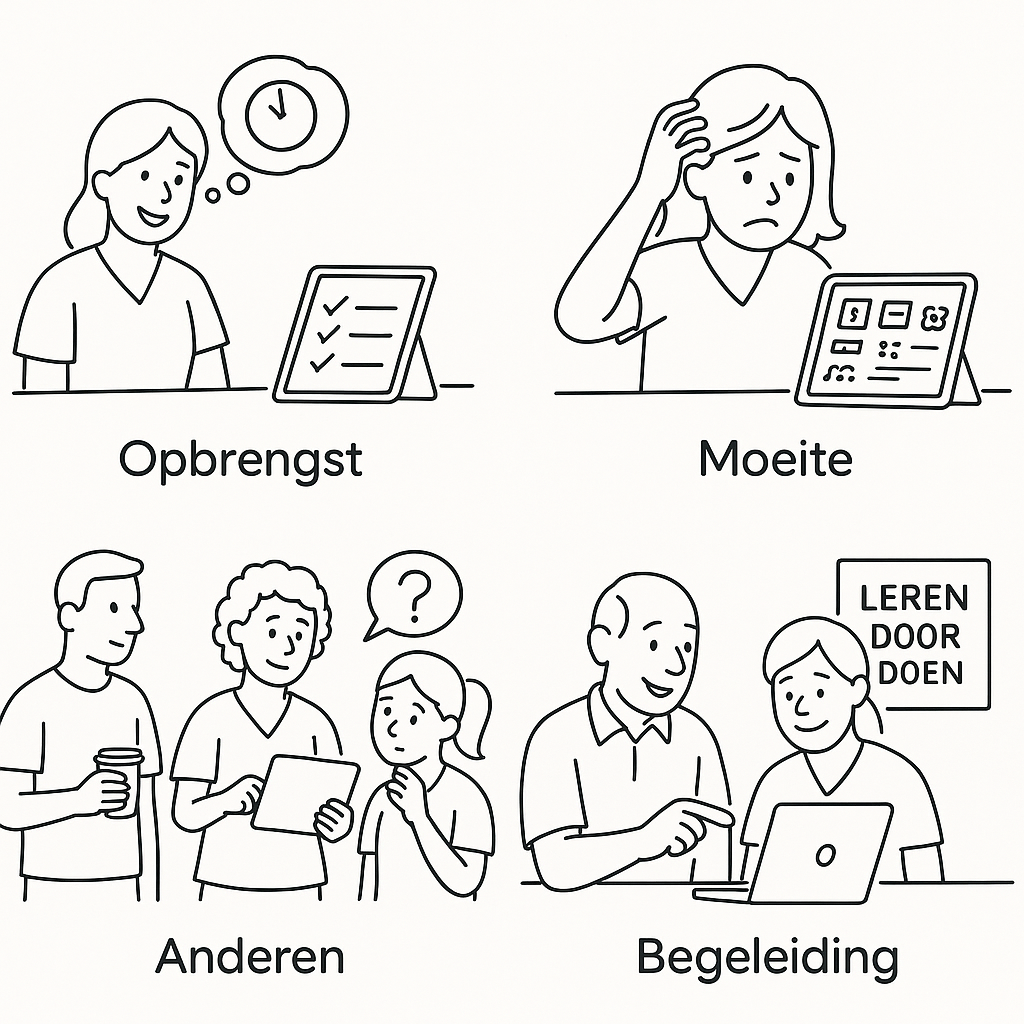
Hoe kun je als zorgorganisatie zorgen dat zorgtechnologie een suces wordt? Tijdens mijn lezingen over zorgtechnologie en innovatie teken ik vaak het Technology Acceptance Model. Dit model doceer ik jaarlijks tijdens mijn lessen bij de TU Eindhoven bij studenten Human Technology Interaction.
In het geval van organisaties in zorg of welzijn gaat het erom collega’s, patiënten, cliënten of mantelzorgers een bepaalde technologie gaan gebruiken op basis van vier factoren:
- Opbrengst. Wat levert het me op, zoals tijdwinst, gemak of kwaliteitsverbetering?
- Moeite. Wat kost het me (om de technologie te leren en te gebruiken)?
- Sociaal. In welke mate gebruiken anderen de technologie ook?
- Ondersteuning. Hoe wordt de implementatie begeleid?
Met name het vierde item is belangrijk. Ik noem dit ook wel de sociale kant van innovatie. Elementen die hieronder vallen zijn bijvoorbeeld een goede training op alle niveau’s, begeleiding op de werkvloer, tijd en ruimte om te mogen oefenen en een cultuur waarin je mag proberen en fouten mag maken.
Wat zijn uitdagingen van deze ontwikkelingen?
Uitdagingen
Zoals je eerder hebt kunnen lezen bereikt maar 10% van de innovaties uiteindelijk de markt. Vernieuwen in elke markt, laat staan de gezondheidszorg, is enorm moeilijk. Wat zijn nog meer valkuilen, risico’s en uitdagingen?
- Eigendom data;
- Informatieveiligheid;
- Integratie;
- Tijd;
- Valse beloften.
Deze uitdagingen werk ik hieronder kort uit.
1. Eigendom data
Wie of wat bepaalt de toegang tot de data van patiënten? Ben jij dat zelf? Of is het de leverancier van medische apparatuur die de data verzamelt? Of is dat het ziekenhuis, de zorgverzekeraar of de overheid?
In het Verenigd Koninkrijk heeft de NHS een uitspraak gedaan dat medische data van een patiënt altijd door diezelfde patiënt opgevraagd moet kunnen worden. Dit geldt straks ook voor ziekenhuizen en andere zorginstellingen: welke algoritmes geef je vrij en welke data deel je (en welke niet)?
2. Informatieveiligheid
Hoe meer dingen worden gedigitaliseerd, hoe belangrijker informatiebeveiliging wordt om de privacy, de gezondheid en veiligheid van de patiënten te beschermen. Dit gaat om de bescherming tegen hackers, maar ook over de plicht om te voldoen aan de eisen van de Algemene Verordening Gegevensbescherming (AVG). Naast technologische waarborgen gaat het ook vooral om gedrag en bewustwording.
3. Integratie
Een aandoening komt meestal niet alleen. De hoeveelheid multisysteem aandoeningen nemen toe naarmate we met de gezondheidszorg mensen steeds langer laten leven. Het nadeel hiervan is dat het veelal leidt tot gefragmenteerde zorg.
Die fragmentatie, ook in het handelen van de specialisten, maakt vernieuwing lastig omdat iedere groep zijn eigen belangen heeft.
4. Tijd
Vroeger heb ik een paar jaar als huishoudelijke hulp in de thuiszorg gewerkt. Veel familieleden en vrienden werken nog steeds in de gezondheidszorg. Hun terechte tegenwerping als ik vertel over zorginnovatie is dat ze al druk genoeg zijn met hun eigen werk of opleiding.
Hetzelfde geldt voor instellingen en organisaties. Alleen al het voldoen aan de zorgvraag en alle eisen van het moment is vaak al een enorme opgave.
5. Valse beloftes
Voor lange tijd was het bedrijf Theranos de lieveling van investeerders en van aanhangers in zorginnovatie. De belofte was namelijk dat je met een enkele druppel bloed een hele reeks gezondheidsanalyses kon doen.
Uiteindelijk bleken onderzoeksresultaten gefalsificeerd te zijn en viel het bedrijf om. In het boek Bad Blood wordt dit weergaloos beschreven.
Dit voorbeeld laat zien dat de regels en uitgebreide testprocedures in de gezondheidszorg belangrijk zijn, als ook een gezonde dosis scepsis als het gaat om zorgvernieuwing.

In dit deel schrijf ik over medische ethiek. Wat zijn (morele) risico’s en uitdagingen bij zorgtechnologie?
Medische ethiek
Binnen de medische ethiek denken filosofen, artsen en wetenschappers na over de beste uitvoering van de geneeskunde. Dit is een specialisatie van ethiek, een vakgebied dat gaat over goed en fout handelen.
Door technologische innovaties zoals ik in dit artikel heb beschreven, hebben medici steeds meer impact op de gezondheid van patiënten. Hoe meer een medicus kan (en laten) hoe relevanter medische ethiek wordt. Om dat te illusteren heb ik een aantal voorbeelden opgenomen.
- Data en commerciële bedrijven;
- Hacken van medische data;
- Slimme assistent van de patiënt;
- Slimme assistent van de arts;
- Werkbaarheid medische hulpmiddelen.
De voorbeelden werk ik hieronder verder uit.
1. Data en commerciële bedrijven
Commerciële (technologie) bedrijven verzamelen gezondheidsdata van hun gebruikers. De vraag is welk doel die bedrijven hiermee hebben. Zo werd eind 2019 bekend dat Google de gezondheidsgegevens van tientallen miljoenen Amerikanen heeft gekregen via een samenwerking met een grote zorgaanbieder.
Volgens professor Tamar Sharon van de Radboud Universiteit biedt dit kansen maar geeft het ook risico’s. ‘De techbedrijven hebben de middelen en expertise om de zorg daadwerkelijk te verbeteren. Aan de andere kant: vinden we het goed dat bedrijven zoals Google zoveel macht in ons leven krijgen?’
Vinden we het goed dat bedrijven zoals Google zoveel macht in ons leven krijgen?
Tamar Sharon, Radboud Universiteit
Zo zou Google de gegevens, mochten ze kwaad willen, verkopen aan zorgverzekeraars of farmaceutische bedrijven. Zij willen graag weten hoe je gezondheid erbij staat om daarmee de zorgpremie of aanbod van medicatie op af te stemmen.
Casus Care.data
Non-profit organisaties gaan niet altijd vrijuit. Een bekend voorbeeld is het Care.data project in het Verenigd Koninkrijk. De National Health Service (NHS) had Care.data opgezet en patiënten opgeroepen om hun data te delen. Een jaar na de oprichting in 2013 bleek dat een groot deel van de gegevens waren verkocht aan een groep zorgverzekeraars.
2. Hacken van medische data
Een nadeel van digitalisering is dat databases en andere systemen van zorginstellingen gehackt kunnen worden. Zo maakte kinderziekenhuis van Boston in 2014 bekend dat ze waren gehackt door hackerscollectief Anonymous.
In hetzelfde jaar bleek te zijn ingebroken bij de ziekenhuisgroep Community Health System. De patiëntgegevens van 206 ziekenhuizen, inclusief namen en adressen, lagen op straat.
Nederlandse gevallen
In Nederland worden ziekenhuizen en zorginstellingen ook regelmatig gehackt. Zo kwam in 2020 in de media dat het Gelre ziekenhuis en het ziekenhuis in Leeuwarden waren gehackt. In het eerste geval kwam dat door phising en in het tweede geval door een lek in Citrix (een systeem om thuis toegang te hebben tot het netwerk van het ziekenhuis).
Het hacken van medische data lijkt op zichzelf geen ethisch vraagstuk te zijn. Maar hierachter liggen vragen over het nut van het koppelen van systemen en het toewijzen van geld aan de beveiliging van medische data.
3. De slimme assistent van de patiënt
Naast het eigenaarschap en beveiliging raakt het gebruik van gezondheidsdata ook de autonomie van een patiënt.
Ben je bereid om je data te delen om vervolgens advies te krijgen over je leven? Hoeveel vrije wil heb je nog? Hoe maak jij een afweging of je slimme assistent? Stel je het volgende gedachte-experiment voor: J.A.R.V.I.S. is je slimme assistent die allerlei gezondheidsgegevens van je bijhoudt. Op 1 januari heb je aan je J.A.R.V.I.S. de opdracht gegeven dat je wil afvallen.
Hoe reageert hij (ik noem de slimme assistent voor nu even mannelijk) dan als je op een vrijdagavond eind januari hem de opdracht geeft om een pizza te bestellen? Krijg je dan gewoon je pizza? Of weigert hij omdat je vraag conflicteert met zijn eerdere opdracht? Of probeert hij je over te halen om een variant te bestellen met minder kilocalorieën?
4. De slimme assistent van de arts
Artsen en medisch specialisten maken steeds meer gebruik van kunstmatige intelligentie systemen om hen te assisteren. In een opinieartikel in de NRC zijn Lucas Cornips en professor Maartje Schermer hier kritisch over.
Ze waarschuwen voor bias, oftewel een vertekening, in algoritmes. Dit kan bijvoorbeeld voorkomen als het algoritme met datasets is getraind met een selecte groep patiënten. Ze halen een paper aan waarin de aanbevelingen van IBM Watson minder goed strookten met de aanbevelingen van een groep artsen wanneer de patiënt ouder was.
Een ander ethisch vraagstuk die zij opwerpen is de aansprakelijkheid bij fouten. Is dit de arts of het expertsysteem? En welke rol speelt de patiënt hierin?
5. Werkbaarheid medische hulpmiddelen
Voordat medicijnen op de markt komen, worden ze uitgebreid getest op veiligheid, werkzaamheid en kosteneffectiviteit. Dit geldt niet voor technologische hulpmiddelen. In een interview stellen hoogleraren Maroeska Rovers (Radboudumc Nijmegen) en Carl Moons (UMC Utrecht) worden technologische hulpmiddelen alleen getest op veiligheid Na deze goedkeuring krijgen hulpmiddelen een CE-keurmerk en kunnen ze gebruikt worden.
Maar leidt het tot betere zorg? Maakt het de tijd vrij van medici? Dat is vaak niet het geval. Om die reden zijn Rovers en Moons mede-initiatiefnemers van Health Innovation NL. Dit is een initiatief dat vanaf 2020 medische innovaties toetst voordat ze op de markt komen.
Health Innovation NL
De methode hiervoor is dat Health Innovation NL alle relevante partijen die betrokken zijn bij het ontwikkelen van een medische innovatie samenbrengt. Dit zijn patiëntenorganisaties, het Zorginstituut, universiteiten, zorgautoriteiten, zorgverleners en verzekeraars.
Het doel is dat medische innovaties beter worden getest, op meer criteria dan alleen veiligheid. Het effect daarvan is, zo hopen de initiatiefnemers, dat de medische innovaties die op de markt komen de gezondheidszorg daadwerkelijk verbeteren.
Wat zijn de plannen van grote (technologie) bedrijven in de gezondheidszorg?
Rol technologiebedrijven
Technologiebedrijven zoals Google, Amazon en Apple richten zich met hun apps, producten, diensten en overnames steeds nadrukkelijker op de gezondheidszorg. Verderop in dit artikel kom ik terug op de praktische en morele uitdagingen en risico’s die de groeiende invloed van het bedrijfsleven op de zorg kan hebben. Maar eerst een bedrijving van de activiteiten en plannen van een aantal technologiebedrijven:
- Apple;
- Amazon;
- Google ;
- Babylon Health;
- Start-ups Nederlands;
Hieronder laat ik kort zien hoe deze bedrijven op de toekomst van de zorg willen inspelen.
1. Apple
De iPhone heeft vanaf de 6 editie een M7 chip die je activiteiten kan tracken. De M7 chip is een coprocessor. Dit houdt in dat de primaire processor je gewone telefoonactiviteiten kan uitvoeren, maar dat de coprocessor zich kan bezighouden met het bijhouden van je bewegingen en activiteiten.
Het had even geduurd, maar Apple richt zich binnen iOS meer en meer op het meten van de gezondheid van de gebruiker. Vanaf iOS 8 zit straks de app Health (in het Nederlands heet de app Gezondheid). Volgens Apple zelf verzamelt de app Health alle data uit gezondheids- en fitnessapps. Van je bloeddruk, hartslag, cholesterol, gewicht en wat nog meer.
Researchkit
Al die data biedt Apple op een geaggregeerd niveau aan in ResearchKit. Daarmee kun je medisch onderzoek doen met behulp van de iPhone. Volgens topman Tim Cook is van daaruit CareKit ontstaan. Het doel van CareKit is om patiënten te helpen.
Tim Cook in 2016: ‘Gezondheidszorg is klaar voor simpelheid en een nieuwe blik. Daar willen we aan bijdragen.’ Daarbij gaat het niet alleen om telefoons, maar ook de Apple Watch speelt daar een belangrijke rol in. Daarmee kun je immers continu allerlei lichaamsfuncties meten.
2. Amazon
Een ander technologiebedrijf die veelal in verband wordt gebracht met gezondheidszorg is Amazon. Er zijn een aantal argumenten te verzinnen waarom Amazon geschikt zou zijn om de gezondheidszorg te verlenen.
- De eerste is dat zij nu eigenaar zijn van een heleboel fysieke winkels na de overname van Whole Foods. Deze winkels kunnen een ideale plek zijn om in de toekomst diagnostische testen te doen.
- De tweede reden is dat Amazon heel goed is in het organiseren en optimaliseren van het logistieke proces. Luciën Engelen: ‘Als je nagaat dat 80% in de gezondheidszorg gaat om logistiek, dan heeft Amazon daar een geweldige uitgangspositie’.
- De derde reden is dat Amazon in 2019 samen met Berkshire Hataway en J.P. Morgan het bedrijf Haven heeft opgericht. Dit bedrijf richt zich op preventieve zorg, in eerste instantie alleen voor de medewerkers van Amazon.
3. Google
Google komt niet altijd goed in het nieuws als het gaat om de eigendom en toegang tot gezondheidsdata. In 2019 kwam nog in het nieuws dat de privacygevoelige data over de gezondheid van miljoenen Amerikanen door Google is verzameld zonder de toestemming van die gebruikers.
In eerste instantie lijken ze hun diensten aan te bieden voor de opslag van data. De vervolgstappen zijn het ontwikkelen van algoritmes voor de gezondheidszorg. Dit hebben ze al reeds gedaan voor afbeeldingen van de retina (in relatie tot hartaandoeningen), biopten (in relatie tot borstkanker) en het berekenen van vroegtijdig overlijden van een patiënt.
Start-up tegen veroudering
Toch zijn er ook een aantal initiatieven die buiten de kernactiviteiten van Google lijken te vallen. Zo hebben ze een augmented reality microscope ontwikkeld, een app voor verpleging en een start-up dat zich bezig houdt met onderzoek om veroudering tegen te gaan.
Om die reden schrijft James Vincent van The Verge dan ook dat onduidelijkheid het grootste probleem met de activiteiten van Google in de zorg is. Er lijkt voorlopig geen duidelijke strategische visie te zijn over de rol van Google’s producten en diensten in de gezondheidszorg.
4. Babylon Health
Apple, Amazon en Google zijn Amerikaanse ondernemingen. Waarschijnlijk zal dit in Europe wat minder hard gaan vanwege bestaande wet- en regelgeving, maar dit betekent niet dat instellingen hier voor altijd veilig zijn.
In Engeland is Babylon Health, die ik ook heb geïnterviewd in mijn video over kunstmatige intelligentie in de zorg, hier al mee bezig. Ze richten zich op preventie en abonnementen om je gezond te houden (in plaats van geld te verdienen om je te genezen).
5. Startups gezondheidszorg Nederland
In Nederland richten steeds meer start-ups zich op de gezondheidszorg. In de onderstaande lijst staan incubators, netwerkorganisaties en kennisinstellingen op het gebied van de gezondheidszorg:
- Amsterdam Health & Technology Center (AHTC)
- Healthinc, Amsterdam
- Brightlands Health Campus, Maastricht
- Life Sciences Incubator, Utrecht
- Pivot Park, Oss – focus op farmacie
- REshape Center Radboudumc, Nijmegen
- Erasmus MC Incubator, Rotterdam
Rockstart Digital Health, Nijmegen– hebben geen specialisatie gezondheidszorg meer
Als je nog een aanvulling hebt, plaats een reactie onderaan dit artikel.
Hier staan alle bronnen, zoals boeken, video’s, podcasts en externe links.
Bronnen
Dit is een gerelateerde artikel die ik heb geschreven:
- Wat is innovatie in de zorg?
- Zorginnovatie is meer dan alleen technologie
- Alles over ChatGPT in de gezondheidszorg
- Wat is de toekomst van de zorg?
- Ehealth voorbeelden
- Waarom blockchain in de gezondheidszorg?
- 6 boeiende trends door een futurist gezondheidszorg
Ik kwam in de media over dit onderwerp. Dit zijn interviews en artikelen in podcasts, magazines en kranten:
- Interview: Listening to the Future
- Interview: FOKUS Healthcare (2021)
- Column: Een narcistische dataseksueel (De Eerstelijns, 2019)
- Artikel: Zorginnovaties gaan soms sneller dan mensen aankunnen (Volkskrant, 2018)
Hier kun je mijn podcastinterviews luisteren. Je kan je ook abonneren op mijn podcast via iOS, Spotify of Youtube.
Aflevering met professor Annelien Bredenoord (UMC Utrecht) over de ethiek van biomedische innovaties.
Deze boeken heb ik over het onderwerp gelezen:
- Boek Augmented Health(care)
- Boek The patient will see you know
- Boek The Innovator’s Prescription
- Boek Bad Blood
- Boek Nooit Af
- Boek Your guide to delight
- Boek Bad Blood
- Boek Die ene patiënt
- Boek Hacking Darwin
PS. Wil je me inhuren voor een lezing of workshop over dit onderwerp? Bekijk deze pagina Futurist Technologie spreker of doe direct een vrijblijvende boekingsaanvraag!
Latest update: 12 mei 2026 by Peter Joosten MSc.
Wat opdrachtgevers zeggen over Peter
Zijn verhaal gaf duidelijke inzichten en raakvlakken voor alle betrokken afdelingen. Leuke interactie met het publiek!
Voor herhaling vatbaar!

Maarten Cornelissen, Martiniziekenhuis Groningen
Wat een energie bracht Peter met zich mee!
Veel leuke, enthousiasmerende voorbeelden, humor en interactie met het publiek kenmerkte de lezing van Peter.

Kiki Vergoossen, Diakonessenhuis
Interesse?
In mijn lezingen, workshops en webinars geef ik een overzicht van de meest relevante (technologische) ontwikkelingen, de kansen die ze opleveren en de risico’s die ze met zich mee brengen.
Mijn insteek is praktisch, met talrijke concrete voorbeelden, humor en veel interactie met de deelnemers.
Interesse?
In mijn lezingen, workshops en webinars geef ik een overzicht van de meest relevante (technologische) ontwikkelingen, de kansen die ze opleveren en de risico’s die ze met zich mee brengen.
Mijn insteek is praktisch, met talrijke concrete voorbeelden, humor en veel interactie met de deelnemers.







Goed gedaan om deze blog over crowdfunding te publiceren. Ik vind het erg leuk. Bedankt voor het delen.